こんにちは、K2 College編集部です。
日本の公的医療保険制度は、国民皆保険の理念に基づき、加入者が医療費の一部を負担する形で広範な医療サービスを受けられる仕組みとなっています。本記事では、日本の公的医療保険制度の概要、その歴史的背景、特徴、そして課題について詳しく解説します。
国民誰でも一部負担のみで様々な医療サービスが受けられる、というのは恵まれてますね。
はい、ただ過剰な医療サービスなどの問題もあります。それぞれ見ていきましょう。
- 1. 日本の公的医療保険制度の歴史と概要
- 2. 医療保険制度の種類と対象者
- 3. 保険料と給付の仕組み
- 4. 医療費の負担と現行の課題
- 5. 今後の展望と改革の方向性
1. 日本の公的医療保険制度の歴史と概要
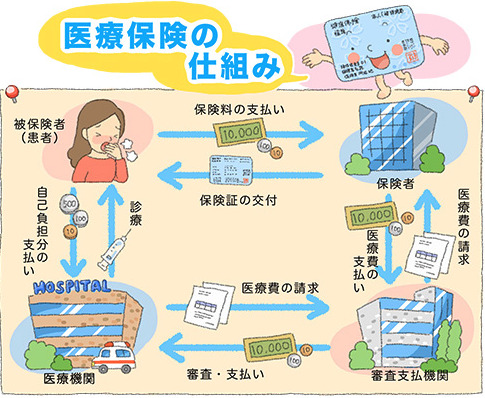
日本の公的医療保険制度は、国民の健康を守るために設けられた制度であり、国民皆保険の理念のもとに発展してきました。その歴史は戦後にさかのぼり、1958年の国民健康保険法の施行を契機として、1961年には全ての国民が何らかの形で医療保険に加入する「国民皆保険」が実現しました。この制度の目的は、全ての国民が医療サービスを受けることができるようにし、健康な生活を保障することにあります。
日本の公的医療保険制度は、国民健康保険(国保)、被用者保険(健康保険)、後期高齢者医療制度の三本柱で構成されています。これにより、職業や年齢にかかわらず、全ての国民が適切な医療を受けることが可能となっています。また、医療機関においては、自由診療制を採用し、患者が自由に医療機関や医師を選ぶことができる点も特徴です。
保険証を出せば、一部負担で医療サービスが受けられるというのは当たり前になっていましたが、そうではない国もあるんですね。
はい、アメリカは医療費が高いことで知られていますが、現役世代は全額自己負担が一般的です。
2. 医療保険制度の種類と対象者
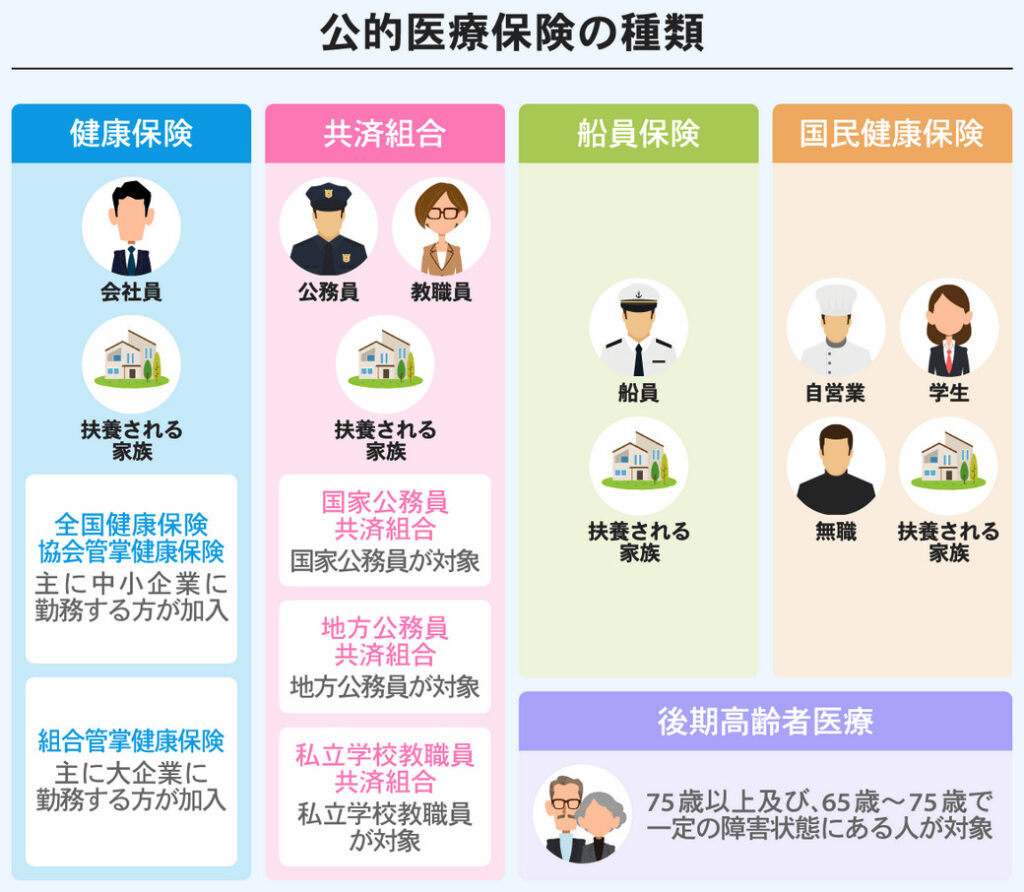
日本の公的医療保険制度は、主に以下の三種類に分けられます。
2.1 国民健康保険(国保)
国民健康保険は、自営業者や農業従事者、無職の人々、退職者などが加入する医療保険です。市町村や国民健康保険組合が運営しており、地域ごとに保険料が異なります。加入者は約3,400万人(2020年時点)とされています。
2.2 被用者保険(健康保険)
被用者保険は、会社員や公務員などが加入する医療保険であり、さらに「協会けんぽ」と「組合けんぽ」に分かれます。協会けんぽは中小企業の従業員が対象であり、全国健康保険協会が運営しています。一方、組合けんぽは大企業が独自に運営する健康保険組合であり、企業ごとに設立されています。加入者は約5,800万人(2020年時点)です。
2.3 後期高齢者医療制度
後期高齢者医療制度は、75歳以上の高齢者および65歳以上で一定の障害状態にある人々を対象とした医療保険制度です。都道府県ごとに設立された広域連合が運営しており、被保険者数は約1,800万人(2020年時点)です。
会社員と自営業者で違うんですね。
はい、違います。保険料などもそれぞれ異なっていますし、負担額も年令によって変わります。
3. 保険料と給付の仕組み

日本の公的医療保険制度では、保険料と給付の仕組みが明確に定められています。
3.1 保険料の算出方法
保険料は、被保険者の所得や加入している保険の種類によって異なります。国民健康保険では、所得に応じた課税所得に基づき、市町村ごとに保険料が設定されます。被用者保険では、賃金に応じた保険料が給与から天引きされ、事業主と被保険者が半額ずつ負担します。後期高齢者医療制度の保険料は、年金収入に基づき設定されます。
3.2 給付の内容
保険給付は、医療機関での診療、薬剤、入院、手術などの費用の一部を公的医療保険が負担する形で提供されます。被保険者は、窓口で自己負担額(一般的には30%)を支払い、残りの70%を保険が負担します。これにより、高額な医療費が発生した場合でも、一定額以上の負担が軽減される「高額療養費制度」も導入されています。
所得が高いとそれだけ保険料も高くなるんですね。
はい、そうなります。また医療費は年々増えており、保険料も上がっています。
4. 医療費の負担と現行の課題
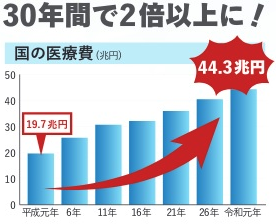
日本の公的医療保険制度は、高水準の医療サービスを提供する一方で、いくつかの課題にも直面しています。
4.1 高齢化と医療費の増加
日本は急速な高齢化が進行しており、それに伴い医療費も増加の一途をたどっています。高齢者の医療費は若年層と比べて高額であり、後期高齢者医療制度の財政圧迫が問題となっています。これに対応するためには、効率的な医療サービスの提供や予防医療の推進が不可欠です。
4.2 保険料の負担増加
医療費の増加に伴い、被保険者の保険料負担も増加しています。特に自営業者や低所得者にとっては、保険料の負担が大きく、支払いが困難になるケースもあります。これに対し、保険料の軽減措置や補助制度の充実が求められています。
4.3 医療サービスの質とアクセスの均等化
都市部と地方部での医療サービスの質やアクセスの差異も問題です。都市部では高度な医療サービスが提供される一方で、地方部では医師不足や医療機関の少なさが課題となっています。これを解消するためには、医療資源の適正配分やテレメディスンの活用が重要です。
医療費が急激に増えているんですね。
はい、高齢化が進み、このままでは維持できないほど増えてきています。
5. 今後の展望と改革の方向性
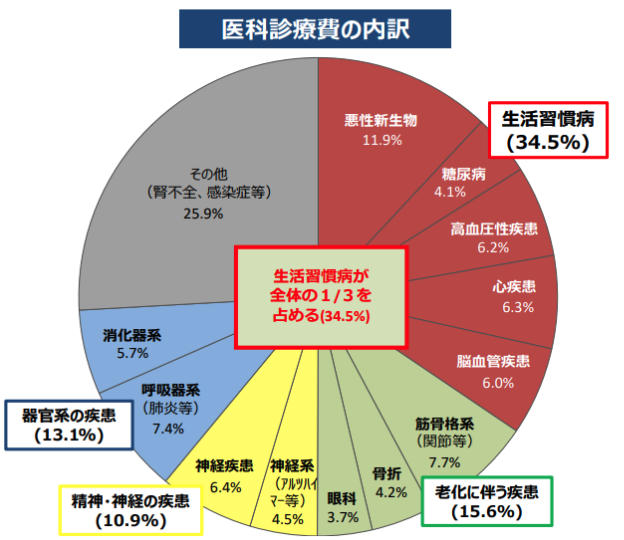
日本の公的医療保険制度は、持続可能な制度を目指して、さまざまな改革が進められています。
5.1 予防医療と健康管理の強化
予防医療や健康管理の強化により、病気の予防や早期発見を促進し、医療費の削減を図る動きが進んでいます。特定健康診査(メタボ健診)や健康教育の推進などがその一環です。
5.2 ICTの活用とデジタル化
医療分野におけるICTの活用やデジタル化も重要な改革の方向性です。電子カルテの普及やオンライン診療の推進により、医療サービスの効率化と質の向上を図ることが期待されています。
5.3 地域包括ケアシステムの構築
地域包括ケアシステムの構築により、高齢者が住み慣れた地域で安心して生活できるよう支援する取り組みが進められています。地域の医療機関、介護施設、福祉サービスが連携し、総合的なケアを提供することを目指しています。
5.4 保険制度の持続可能性の確保
医療費の抑制と保険制度の持続可能性を確保するため、財政の健全化や効率的な運営が求められています。これには、診療報酬の適正化や医薬品の価格調整、保険者間の協力体制の強化などが含まれます。
なるべく健康で長生きしたいですね。
はい、寿命だけでなく、健康寿命をいかに伸ばすのか、そのための健康管理や予防に重点を置く医療が注目されています。
まとめ
- 国民皆保険ですべての国民が保険適用に
- 高齢化が進み、医療費が増大
- 不要な医療費の抑制、予防医療にシフトすることが求められる
日本の公的医療保険制度は、その高いカバー率と質の高い医療サービスで世界的にも評価されていますが、今後も多様な課題に対処しながら、より持続可能な制度を目指していくことが求められます。
著者プロフィール

この投稿へのトラックバック: https://media.k2-assurance.com/archives/basics/24416/trackback