高額療養費制度は、日本の公的医療保険制度の一環として、高額な医療費負担を軽減するために設けられている仕組みである。この制度により、1か月の自己負担額には上限が設けられ、それを超えた医療費は公的保険から補助される。これにより、経済的理由で適切な医療を受けられない事態を防ぐことを目的としている。
しかし、高齢化の進行や医療技術の発展により、医療費全体が増大する中で、本制度にはいくつかの課題が浮き彫りになっている。
高額医療費制度には、どのような課題があるのでしょうか?
本稿で高額療養費制度の現状、問題点、そして改善策について詳しく考察します。
- 高額療養費制度の現状
- 高額療養費制度の問題点
- 高額療養費制度の改善点と今後の展望
動画解説
高額療養費制度の現状
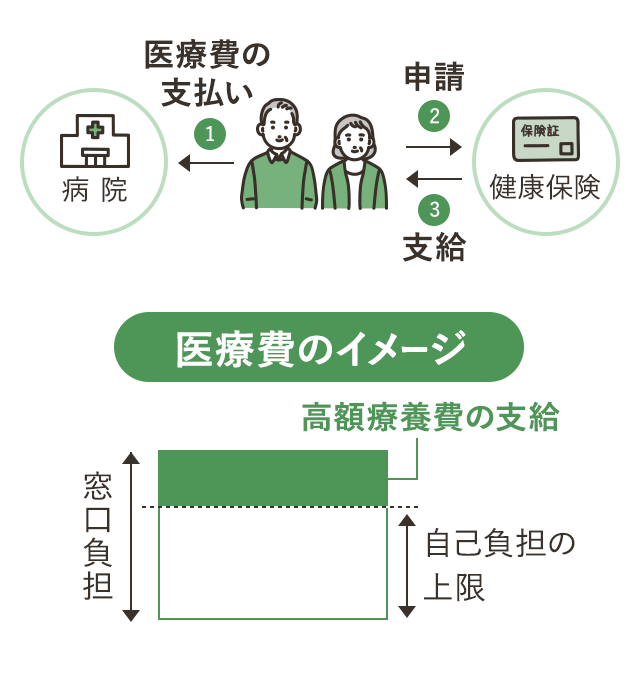
自己負担の上限額
高額療養費制度では、年齢や所得に応じて自己負担の上限額が設定されている。2024年現在の基準は以下の通りである。
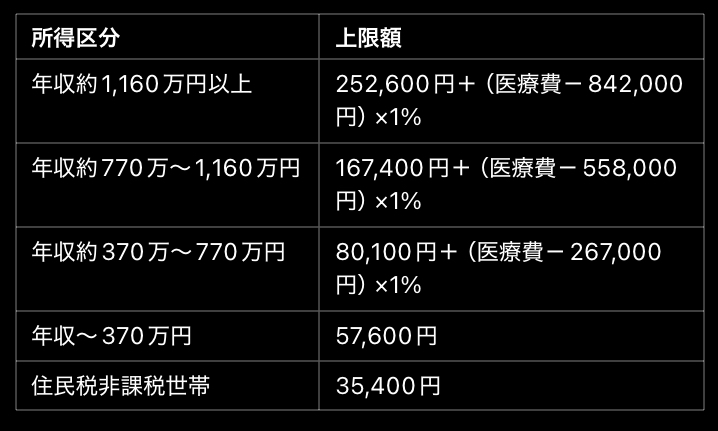
① 70歳未満の自己負担上限額(月額)
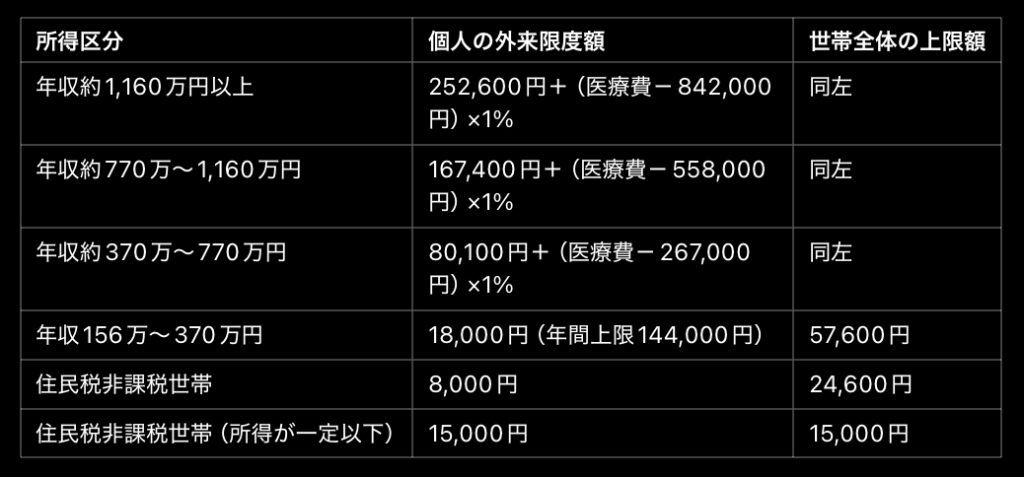
② 70歳以上の自己負担上限額(月額)
多数回該当の優遇措置
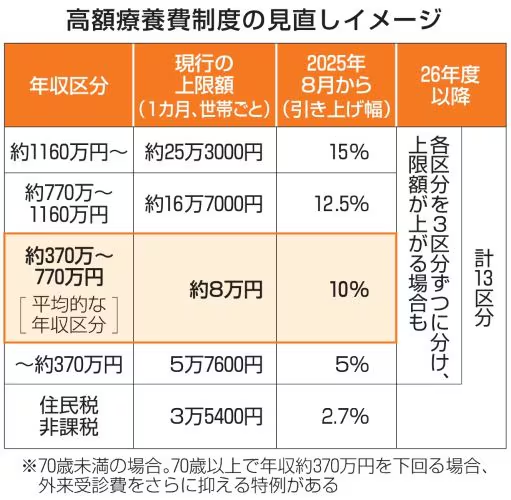
1年間に同じ世帯で3回以上高額療養費の適用を受けた場合、4回目以降の上限額が引き下げられる「多数回該当」の制度がある。例えば、年収370万~770万円の方の場合、通常の上限額は80,100円+(医療費-267,000円)×1%だが、多数回該当の場合は44,400円に引き下げられる。
高額療養費制度の問題点
財政負担の増大
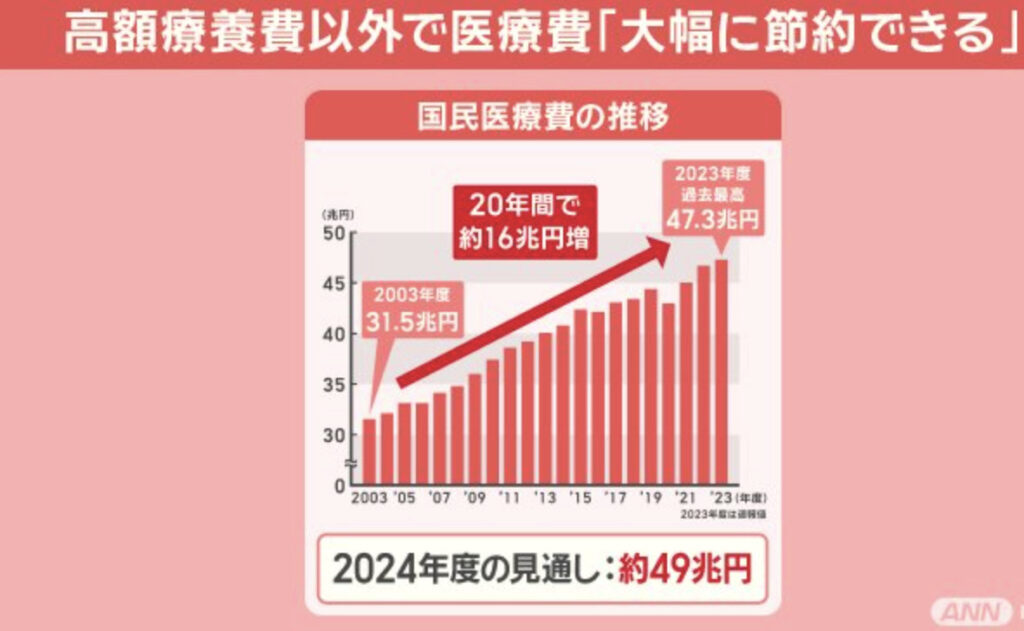
高齢化の進行や医療の高度化により、日本の医療費全体が増加しており、高額療養費制度による給付額も年々増加している。これにより、健康保険制度の財政負担が大きくなり、制度の持続可能性が課題となっている。
所得区分の粗さ
現在の所得区分は大まかに設定されており、特に「年収370万~770万円」の層では、実際の負担能力に対して一律の上限額が適用されているため、不公平感が指摘されている。細分化されていないため、同じ所得区分でも家計の状況によって負担感が異なる。
多数回該当の上限額引き上げ
政府は医療費抑制策の一環として、多数回該当時の自己負担上限額の引き上げを検討しているが、これに対してがん患者や慢性疾患を持つ患者団体から強い反発がある。長期療養を必要とする患者にとっては、経済的な負担がさらに重くなる可能性がある。
申請手続きの煩雑さ
高額療養費の払い戻しを受けるためには、患者が事前に「限度額適用認定証」を取得するか、自己負担額を支払った後に保険者へ申請する必要がある。しかし、この手続きが煩雑であるため、制度の存在を知らずに自己負担額が高額になってしまうケースもある。
高額療養費制度の改善点と今後の展望
所得区分の細分化
現在の所得区分をより細かく設定し、負担能力に応じた上限額を設けることで、公平性を向上させる。特に、中間所得層(年収370万~770万円)の区分を細分化することで、負担感を軽減することが求められている。
多数回該当制度の維持・改善
多数回該当の上限額を引き上げるのではなく、長期療養患者の負担軽減策を検討すべきである。例えば、特定疾患やがん患者に対して別枠の補助を設けるなどの対応が求められる。
事前申請不要の仕組み
現在の「限度額適用認定証」制度を見直し、マイナンバーを活用して自動的に自己負担上限が適用される仕組みを導入すれば、煩雑な手続きを省略できる。これにより、医療費の支払い負担を軽減できる。
医療費抑制策の強化
医療費の増大に対応するため、ジェネリック医薬品の普及や、無駄な医療の削減など、根本的な医療費削減策を進めることが重要である。また、在宅医療の充実や、予防医療の推進も高額療養費制度の財政負担軽減につながる。
2025年8月から上限額が引き上げられますが、医療費が増大する中で仕方ないのでしょうか?
高齢者のおしゃべり目的の通院や、医者の不必要な薬の処方を減らせば、随分と医療費削減につながるのではないでしょうか。
まとめ
- 高額療養費制度は、日本の公的医療保険制度の中核を担う重要な仕組みであり、患者の経済的負担を軽減する役割を果たしている
- 財政負担の増加や、所得区分の粗さ、多数回該当の見直しなど、改善すべき点も多い
- 所得区分の細分化や、長期療養患者への配慮、手続きの簡素化などの改革を進めることで、より公平かつ持続可能な制度を構築することが求められる
著者プロフィール

この投稿へのトラックバック: https://media.k2-assurance.com/archives/29364/trackback